23 de novembro de 2020 | Leitura: 4min
No post anterior sobre Saúde, discutimos um pouco sobre a e-Saúde, seus desafios e benefícios para o sistema de saúde. Dentre esses benefícios, destaca-se a realização de consultas a distância por meio da internet, além disso, apesar de observarmos diversos exemplos no mundo, ainda nos perguntamos, sobretudo, por que não encontramos facilmente exemplos no Brasil?
Quando comparamos dados como concentração de hospitais e quantidade de leitos de emergência no país, encontramos os seguintes resultados:
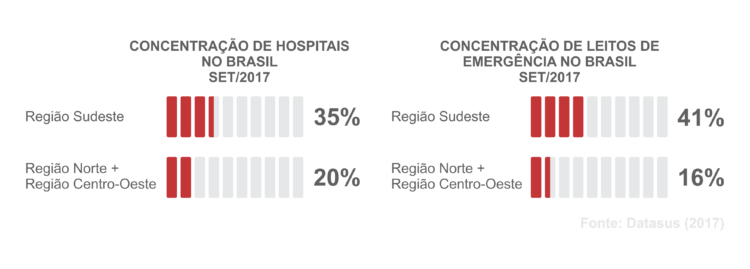
Quando olhamos para concentração de médicos especialistas, em 2016 o Sudeste concentrava 154 especialistas por 100 mil habitantes. A região norte concentrava apenas 50 (por 100 mil hab).
Esses números demonstram a carência de acesso à saúde no Brasil, excessivamente concentrada em regiões como a Sudeste. Como vimos no post anterior, tal cenário pode ser modificado com a ampliação da atuação da e-Saúde no País. Vamos então realizar uma análise da tecnologia no sistema de saúde brasileiro.
O Contexto Atual da Saúde no Brasil
Em primeiro lugar, sempre que pensamos na e-Saúde, pensamos principalmente nos sistemas interconectados:
(EHRs e prescrições eletrônicas de medicamentos integrando unidades de saúde a farmácias).
- O Conselho Federal de Medicina estabelece que no Brasil é necessário haver a presença de um profissional médico no mesmo local do paciente durante uma consulta por videoconferência (Resolução 1643/2002). Atualmente existe o Programa Telessaúde Brasil Redes, que foca na atenção primária do SUS com foco em consultoria entre profissionais de saúde a distância. Por exemplo, um clínico geral que atua em uma cidade do interior do país, certamente pode receber orientações de um médico especialista. Esta orientação pode ser via internet de modo a auxiliar a resolutividade e diagnóstico de doenças.
- O Conselho Regional de Farmácia de São Paulo indica que não existe lei que proíba a emissão de prescrições eletrônicas com assinatura digital, mas elas devem conter informações completas do médico emissor, do paciente e possuir assinatura digital. Está em tramitação na câmara dos deputados o Projeto de Lei 3344 de 2012. Projeto que torna obrigatória a emissão de prescrições eletrônicas em cidades com mais de 200 mil habitantes.
Quando pensamos em estratégia de âmbito nacional, o Ministério da Saúde lançou em 2017 uma visão da e-Saúde até 2020 por meio do documento “Estratégia e-Saúde para o Brasil“.
Analisamos essa estratégia pensando em quatro fatores principais: Objetivos, visão e foco da estratégia; Planos de ação e infraestrutura; e Governança.
Nossa análise
Ao analisarmos a estratégia de e-Saúde do Governo Federal, identificamos um planejamento estruturado com base em diretrizes de um framework recomendado pela Organização Mundial da Saúde. A estratégia desenhada aborda principais pontos como definição de objetivos. Seriam eles: visão, metas, órgãos envolvidos para implementação, plano de ação, infraestrutura necessária e governança.
Comparamos a estratégia da e-Saúde com outros países, veja alguns pontos abordados. A estratégia de e-Saúde da Dinamarca possui foco na atenção primária e foco na interoperabilidade de sistemas EMR. A África do Sul possui um alto nível de maturidade em sua estratégia de e-Saúde que, certamente possui grande penetração no país. Para o Brasil, destaca-se o foco no SUS e os planos de ação em torno da interoperabilidade de sistemas EMR da e-Saúde que será implementada até 2020. Esperamos encontrar pela frente grandes desafios em questão de aprovação de leis. Assim como em gestão de implantação do sistema e disponibilidade de infraestrutura física. Necessária para a execução da estratégia de e-Saúde definida pelo Governo Federal.
A seguir, confira uma síntese da estratégia de e-Saúde para o Brasil do Governo Federal. No próximo post desta série de e-Saúde, analisaremos quais são os principais aspectos que devem ser levados em consideração antes de se implantar um sistema EMR em um hospital.
Síntese da estratégia e-Saúde
1. Objetivos, visão e foco da estratégia
Objetivos: Aumentar a qualidade a ampliar acesso à saúde; melhorar o fluxo de informações para apoio à decisão clínica, de vigilância, regulação e gestão; consolidar uma plataforma de e-Saúde nacional; instituição do Registro Eletrônico de Saúde (RES); criar mecanismos de promoção da Telessaúde.
Visão: “Até 2020, a e-Saúde estará incorporada ao SUS como uma dimensão fundamental, sendo reconhecida como estratégia de melhoria consistente dos serviços de Saúde por meio da disponibilização e uso da informação abrangente, precisa e segura que agilize e melhore a qualidade da atenção e dos processos de Saúde, nas três esferas de governo e no setor privado, beneficiando pacientes, cidadãos, profissionais, gestores e organizações de saúde”.
Foco da estratégia: Apoiar o SUS e atingir as metas do Plano Nacional de Saúde (PNS) Planos de ação e infraestrutura (técnica e clínica).
2. Planos de ação e infraestrutura
- Reduzir a fragmentação das iniciativas no SUS (alinhar informações e recursos dos diferentes órgãos que compõem o SUS);
- Integrar recursos das três esferas de governo em uma dimensão nacional envolvendo Ministérios do Planejamento, da Educação, da Ciência, Tecnologia e Inovação, do Desenvolvimento, da Indústria e Comércio Exterior, entre outros;
- Adequação do marco legal;
- Definir arquitetura da e-Saúde por meio de padronização de modelos de dados que garantam interoperabilidade, padronização de terminologias, cadastro de usuários e garantia de Serviços de segurança de dados e privacidade;
- Desenvolver Sistemas e Serviços de e-Saúde aderentes à Arquitetura desenhada, além de adequar serviços já existentes como e-SUS, Sistema Integrado de Gestão da Assistência à Saúde, SAMU, etc.;
- Disponibilizar infraestrutura técnica como computadores;
- Qualificar profissionais que utilizarão o sistema no SUS.
3. Governança
A estratégia visa uma governança descentralizada, com o alinhamento de diversos órgãos como Ministério da Saúde, Secretarias Estaduais e Municipais de Saúde, Conselho Nacional dos Secretários de Saúde e Conselho Nacional de Secretarias Municipais de Saúde, além da Rede Interagencial de Informações para a Saúde, Agência Nacional de Saúde Suplementar (ANS), entre outros. O objetivo é reduzir barreiras de interoperabilidades e gerir em conjunto as mudanças necessárias para implementação do sistema.
Gostou desse artigo? Nos siga nas redes sociais: LinkedIn, Instagram e Facebook para saber das nossas novas publicações!




